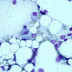
Augmentation du nombre des monocytes sanguins au-delà de 1 G/l. (N = 0,2 à 0,8 G/l). [la définition en pourcentage ne doit plus être retenue]
Les critères à pendre en compte en présence d'une monocytose sont : interrogatoire et situation clinique ; les données qualitatives et quantitatives des autres paramètres de l'hémogramme (anémie, macrocytose, leucocytose, dysgranulopoïèse, morphologie des
monocytes, …)
1. Hypermonocytoses réactionnelles
Généralement modérées, transitoires, dépassant rarement 2 G/l (peuvent atteindre 5 G/L voire plus pendant quelques jours ou semaines).
1.1. Les infections
L’hypermonocytose peut atteindre le tiers de la leucocytose (avec ± hyperleucocytose). La monocytose peut être seulement relative avec présence de cellules d'aspect activé (vacuoles, granulations nettement visibles).
- infections bactériennes.
Tuberculose évolutive : le monocyte est une cellule clé dans la formation du granulome tuberculeux et joue un rôle essentiel dans la réaction cellulaire au bacille tuberculeux.
Endocardites bactériennes subaiguës (liées à Streptococcus viridans)
Syphilis, Brucellose Rickettsies : Typhus
- infections parasitaires
Paludisme
Leishmaniose : monocytose qui peut atteindre ou dépasser 45% mais du fait de la leucopénie,
l'hypermonocytose vraie est rare.
1.2. Autres étiologies réactionnelles
Hypermonocytose chez les nourrissons et jeunes enfants atteints d'infections virales.
Hypermonocytose chez l'adulte atteint d'une maladie inflammatoire type collagénose ou de PR Granulomatoses diverses :
Sarcoïdose, rectocolite hémorragique, maladie de Crohn.
Intoxication au tétrachloroéthane
Corticothérapie prolongée à fortes doses.
Traitement utilisant des stéroïdes
Pseudo-monocytose au cours de certaines MNI : difficulté à séparer morphologiquement certains
monocytes et certains grands lymphocytes immunostimulés entraînant une augmentation artificielle du compte monocytaire.
1.3. Mécanisme dans les infections et l’inflammation.
L'organisme réagit à une agression mécanique ou infectieuse.
Les macrophages sont des médiateurs de l'inflammation et participent à la libération de plusieurs cytokines :
- IL1 et TNF : action sur le SNC et induction de la fièvre
- IL6 : induction de la phase aiguë de l'inflammation
- IL8 : chimiotactique pour PNN et active les PNN.
Les monocytes peuvent présenter des signes d’activation : vacuoles, granulations nettement visibles.
1.4. La phase de réparation d’une agranulocytose
Quelle que soit la cause (médicamenteuse, chimiothérapie, post neutropénie infectieuse), la récupération d'un chiffre normal de granulocytes est précédée d'une hypermonocytose (jusqu'à 2 G/l).
Mécanisme : Monocytes et granulocytes ont un progéniteur médullaire commun, la CFU-GM : ce progéniteur est stimulé et se différencie, mais la différenciation en monocytes est plus courte (3 à 4 jours) que pour les granulocytes (4 à 5 jours), expliquant l’apparition plus rapide des monocytes dans le sang, puis d’une myélémie, puis d’une polynucléose neutrophile.
NB/ cette monocytose ne se retrouve pas quand les patients reçoivent du G-CSF
2. Hypermonocytoses et pathologie tumorale
2.1. Une hypermonocytose est observable dans le cadre de l’état inflammatoire
entourant la maladie :
néoplasies : cancers de l'ovaire, estomac, sein, mélanome
maladie de Hodgkin, divers LNH
2.2. L’hypermonocytose est intrinsèque à la maladie dans :
- les LNH à composante histiocytaire
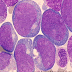
- LA monoblastique avec différenciation (LAM5b-FAB ; LA monocytaire-OMS) :
Les blastes ont une morphologie qui se rapproche plus ou moins de celle des monocytes, surtout dans le sang ; en général : anémie & thrombopénie associées. Réaliser une ponction médullaire
(myélogramme, cytochimies, immunophénotype, cytogénétique) pour aider au diagnostic.
- LA myélomonocytaire (LAM4-FAB ; LA myélomonocytaire - OMS)
Présence au niveau sanguin d'un mélange de blastes et de monocytes.
Monocytose sanguine ³ 5 G/l en général : anémie & thrombopénie associées. Réaliser une ponction médullaire (myélogramme, cytochimies, immunophénotype, cytogénétique) pour aider au diagnostic.
- les syndromes myéloprolifératifs / dysplasiques
Ensemble d’affections ayant des critères proches à la fois des SMP et des SMD, et incluant la leucémie myélomonocytaire chronique (LMMC), la leucémie myéloïde chronique atypique, la LMMC
juvénile, et des formes inclassables
- Les syndromes myéloprolifératifs/dysplasiques
Autrefois inclus parmi les syndromes myélodysplasiques, on y classe aujourd’hui :
* leucémie myélomonocytaire chronique (LMMC)
* leucémie myélomonocytaire chronique juvénile
* leucémie myéloïde chronique atypique (aCML)
3. Les syndromes myéloprolifératifs/dysplasiques.
3.1. La leucémie myélomonocytaire chronique (LMMC)
3.1.1. Définition selon les critères de la classification OMS:
1. Monocytose sanguine > 1 G/L, persistant sur plus de trois mois;
2. absence de chromosome Ph1 (ou de réarrangement bcr/abl)
3. Blastose médullaire < 20% (myéloblastes+monoblastes+promonocytes)
4. dysplasie sur au moins une lignée (pas constant au début) ;
si absente: nécessité d’un anomalie cytogénétique clonale
monocytose réellement > 3 mois
et autres causes de monocytoses exclues
3.1.2. Incidence et aspects cliniques
Incidence: 0.5 à 1 pour 100 000 habitants / an
âge médian: sujets le plus souvent âgés > 70-75 ans ( M/F : 1.5 à 3) ;
Splénomégalie chez plus de la moitié des patients ; localisations cutanées possibles;
asthénie; perte de poids; fièvre; sueurs nocturnes
Il existe deux groupes principaux de patients, se présentant différemment : un groupe (environ 50% des cas) se rapproche d’un syndrome myélodysplasique (souvent sujets très âgés) et l’autre de celui d’un syndrome plutôt myéloprolifératif (sujets plus jeunes)
3.1.3. Hémogramme
Soit tendance pancytopénique : l’aspect évoque celui d’un SMD, avec neutropénie, anémie macrocytaire, thrombopénie et monocytose = 50% des pts
Soit leucocytose élevée : l’aspect se rapproche d’un SMP; anémie et thrombopénie sont possibles, d’importance variable
Monocytes: nombre = 1 à 80 G/L pour les formes les plus proliférantes
Pas ou peu d’anomalies morphologiques dans les formes peu proliférantes
Sinon : lobulation nucléaire anormale, chromatine finement dispersée, parfois un nucléole, un repli ou une incisure profonde; cytoplasme gris clair ou légèrement basophile avec quelques fines granulations lilas dispersées (les formes très immatures sont appelées
promonocytes et seront incluses dans le décompte avec les blastes : difficulté de trancher parfois)
La blastose sanguine est très fréquente, mais parfois très faible (<1%), et dans le décompte on inclue les monocytes très anormaux
(si blastes + promonocytes > 20% dans le sang Þ regarder le myélogramme et penser plutôt à une leucémie aiguë)
Myélémie: possible dans les formes hyperleucocytaires: souvent <10%
Parfois petit excès de granulocytes basophiles (moins que dans une LMC classique hyperleucocytaire) ; les éosinophiles: peuvent être morphologiquement anormaux (et leur nombre augmenté)
3.1.4. Myélogramme
Habituellement hypercellulaire
dysgranulopoïèse, dysmégacaryopoïèse, et dysérythropoïèse sont fréquentes, avec les mêmes aspects que pour les SMD
cytochimies: estérases spécifiques (butyrates et chloroacétates) pour différencier granulocytes et monocytes et apprécier leurs % respectifs
Autres : infiltration de la pulpe rouge splénique par les monocytes ; l’immunophénotype n’apporte pas d’information majeure. On retrouve des anomalies
cytogénétiques dans 30% des cas (+8, del 7, anomalies 12p) et la biologie moléculaire montre des anomalies dans 20-30% des cas (ras, fms) [jamais de chromosome Philadelphie ni de remaniement bcr/abl] Les anomalies sont très fréquentes dans les formes proliférantes, plus rares dans les formes normoleucocytaires ou leucopéniantes
3.1.5. Classement OMS
CMML - 1 blastes: sg < 5% MO < 10%
CMML - 2 blastes: sg = 5- 19%et / ou MO = 10 - 19%
(ou présence de c d ’Auer)
CMML - 1 ou 2 avec éosinophilie > 1.5 G/L (dégranulation possible) souvent t(5;12)(q31;p12) TEL/PDGFb R
(autres LMMC : variant avec monocytes plasmocytoïdes (rarissime)
3.2. La LMMC juvénile (JMML)
Maladie clonale avec prolifération des lignées granulocytaire et monocytaire, mais
avec atteinte de la cellule souche myéloïde pluripotente.
3.2.1. Aspects cliniques
Atteint plus souvent les garçons, souvent de 2 à 7 ans (70% des cas avant 3 ans) ; rare (2% des leucémies de l’enfant) ; prédisposition génétique (10% des enfants atteints présentent une neurofibromatose 1)
Splénomégalie, signes d’infection.
3.2.2. Critères de définition selon l’OMS
Monocytoses sanguine > 1G/L
Blastose (blastes+ promonocytes) sanguine et médullaire < 20%
Absence de chromosome Ph1 et de remaniement bcr/abl
Et au minimum 2 des critères suivants :
Hémoglobine F augmentée pour l’äge
Myélémie
Leucocytose > 10 G/L
Anomalie cytogénétique clonale (monosomie 7 souvent)
Hypersensibilité in vitro des progéniteurs myéloïdes au GM-CSF
3.2.3. Hémogramme, myélogramme et cytogénétique
Anémie, thrombopénie, hyperleucocytose (25-35 G/L en moyenne).
Myélémie et blastose modérées.
La moelle montre hyperplasie granulocytaire, avec petit excès de monocytes ; peu de signes de dysmyélopoïèse. Blastose < 20%
Les cytochimies des estérases respectivement granulocytaires et monocytaires sont parfois
utiles pour chiffrer l’importance respective des deux populations
Monosomie 7 chez 40% des patients ; pas de bcr/abl ; anomalies de ras dans 20% des cas et de nf-1 dans 10% des cas.
3.2.4. Evolution
Très variable : pronostic meilleur avant 1 an (thrombopénie majeure et hémoglobine F > 15%
semblent de mauvais pronostic). Evolution fréquente en LAM. Survie variable selon le traitement choisi ; la greffe de moelle allogénique reste le seul traitement véritablement
efficace.
3.3. La leucémie myéloïde chronique atypique (aCML)
Maladie rare estimée à 1 ou 2 % cas de LMC bcr/abl+
Sujets plutôt âges (70-80 ans). Spléno hépatomégalie fréquente.
Hémogramme : anémie, thrombopénie
Hyperleucocytose : souvent 30-90 G/l parfois plus. Blastose < 5% en général. Myélémie > 15% ; monocytose rarement > 10% ; discret excès de poly basophiles. Signes de dysgranulopoïèse superposables à ceux des syndromes myélodysplasiques
Myélogramme : hyperplasie granuleuse avec dysgranulopoïèse ; anomalies plus discrètes des autres lignées
Cytogénétique se rapprochant de celle des LMMC : +8, del(20q), del(12p) [absence de remaniement bcr/abl]
Pronostic péjoratif (médiane de survie < 2 ans ; 40% évoluent en LAM)
Un variant morphologique = le syndrome de condensation anormale de la chromatine (NB= il existe des formes de syndromes myéloprolifératifs / dysplasiques totalement inclassables, ayant certains critères des SMP, d’autres des SMD, mais n’entrant finalement dans aucune définition précise)
4. Diagnostic différentiel des hypermonocytoses réactionnelles et tumorales
En faveur du réactionnel : situation clinique bruyante (infection sévère, inflammation +++)
Pas de blastes ni de dysgranulopoïèse
Transitoire (diminue rapidement avec l’amélioration clinique)
En faveur du « leucémique » : clinique soit de type leucémie aiguë (à composante monocytaire), soit asymptomatique (splénomégalie isolée ?)
Aucune tendance à s’amender
Rechercher la présence de blastes et/ou une dysgranulopoïèse
sanguine
https://www.lapobesity.com
https://www.avo6.com
https://www.lapobesity.com
https://www.avo6.com
Références:
(M Zandecki, mai 2007)
Hypermonocytoses
 Reviewed by Admin
on
09:53:00
Rating:
Reviewed by Admin
on
09:53:00
Rating:
 Reviewed by Admin
on
09:53:00
Rating:
Reviewed by Admin
on
09:53:00
Rating:







C'est très intéressant continu !
RépondreSupprimerhttp://biofaculte.blogspot.com/2015/03/hematologie-cours-fiches-questions.html
Je suis ravi. À tous ceux qui lisent ceci, je veux informer le public sur la façon dont j'ai été guérie du cancer de l'ovaire de stade 2 par le Dr Itua Herbal Medicines. Je souffre d'un cancer de l'ovaire et j'ai également suivi un traitement auprès de mon médecin, mais pas d'issue, il y a quelques semaines, je suis venu sur Internet pour voir si je serais en mesure d'obtenir des informations sur la guérison des cancers, sur ma recherche je vu divers témoignages de personnes qui ont été guéries de cancers utérins et de tumeurs cérébrales par le bon médecin, appelé Dr Itua. sans aucune hésitation, j'ai contacté son email: drituaherbalcenter@gmail.com et je lui ai écrit et et il m'a guidé, je lui ai demandé des solutions et il a commencé les remèdes pour moi alors j'ai commencé à utiliser le médicament, après la période de trois semaines donnée pour moi, par le Dr Itua, j'étais complètement guéri, car aucune tumeur sur mon corps n'a été retrouvée. Alors cher spectateur, pourquoi vivre votre vie en thérapeute ou en chimiothérapie? Contactez-le maintenant sur WhatsApp +2348149277967 il est capable de guérir les maladies listées: Arthrite, Sclérose Latérale Amyotrophique, Tumeur cérébrale, Fibromyalgie, Cancer du Pancréas, Toxicité Fluoroquinolone, Cancer de la vessie, Cancer du cerveau, VIH, herpès, cancer de l'œsophage, cancer du rein, cancer de la vésicule biliaire, maladie trophoblastique gestationnelle, cancer de la tête et du cou, lymphome de Hodgkin, cancer de la thyroïde, cancer de l'utérus, fibrome, angiopathie, ataxie,
RépondreSupprimerCancer intestinal, Hpv, cancer du poumon, mélanome, mésothéliome, myélome multiple, tumeurs neuroendocrines
Lymphome non hodgkinien, cancer de la bouche, cancer de l'ovaire, cancer des sinus, hépatite, cancer de la peau, sarcome des tissus mous, cancer de la colonne vertébrale, cancer de l'estomac, leucémie, cancer du foie, cancer du vagin, cancer de la vulve, maladie d'Alzheimer, diarrhée chronique, copd, parkinson, Als, carcinome corticosurrénalien Mononucléose infectieuse.
Cancer du testicule, maladies Tach, cancer de la gorge, ocd,
Syndrome de fibrodysplasie osseuse ProgresS sclérose,